Un piloto regulatorio en Estados Unidos habilita la renovación automática de recetas médicas mediante inteligencia artificial (IA). Promete agilidad y acceso, pero reabre preguntas profundas sobre responsabilidad clínica, equidad y el futuro del acto médico
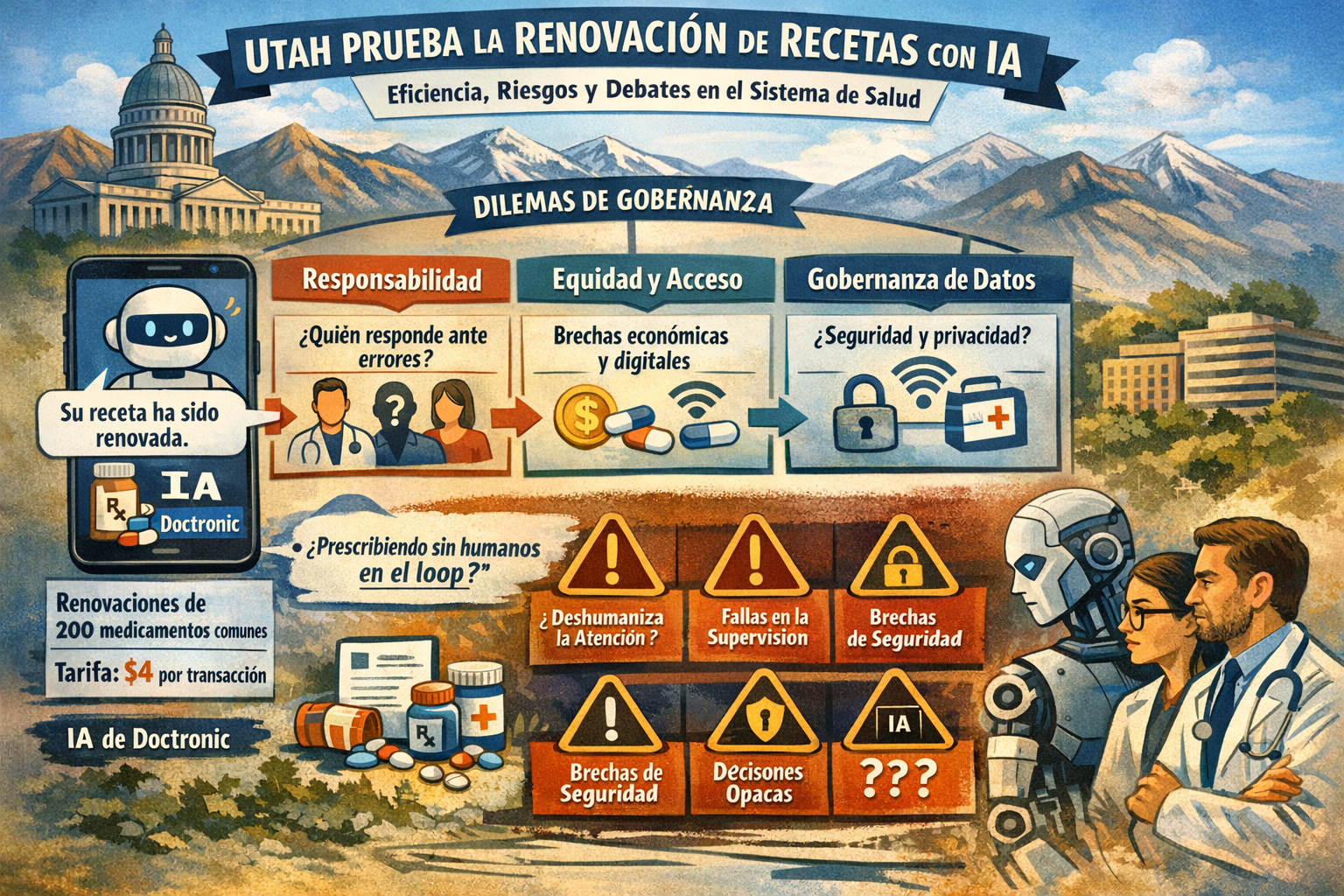
Utah se convirtió en uno de los primeros estados de Estados Unidos en habilitar un piloto de renovación de recetas médicas mediante inteligencia artificial (IA). A través de una alianza con la empresa Doctronic, el sistema permite que un chatbot de IA renueve —aunque no inicie— prescripciones de aproximadamente 200 medicamentos de uso común, excluyendo sustancias controladas, a cambio de una tarifa de USD 4 por transacción.
La iniciativa se desarrolla dentro de un espacio controlado o “sandbox” regulatorio aprobado por el Estado de Utah, que exige supervisión clínica y reportes por etapas. El objetivo oficial es reducir la carga administrativa, agilizar procesos y mejorar el acceso de los pacientes a tratamientos crónicos. Sin embargo, el alcance del piloto excede una simple mejora operativa. Se trata de un cambio regulatorio y sociotécnico profundo, que traslada la renovación de recetas desde una interacción profesional-paciente hacia una relación automatizada, directa con el paciente, bajo esquemas de supervisión limitados.
Salud en Línea dialogó con expertos quienes dieron su mirada sobre este caso y su posible aplicación en Argentina, las trabas e impulsores; y los impactos en responsabilidades, gobernanza y trazabilidad.
Gobernanza. El caso de Utah pone en evidencia debates que ya atraviesan al sistema de salud global: ¿Quién responde ante un error, un daño o una denegación de tratamiento? ¿El médico supervisor, el proveedor tecnológico, el sistema de salud o el propio paciente? ¿Son realmente auditables las decisiones tomadas por la IA?
También discusiones sobre equidad y acceso: El cobro de una tarifa, la alfabetización digital y sanitaria, las barreras lingüísticas y el acceso desigual a una eventual revisión humana pueden profundizar brechas existentes. Y la gobernanza de los datos: La verificación de identidad, el acceso a la historia clínica, la retención de información y los posibles usos secundarios de los datos de salud se convierten en puntos críticos.
Para Alfonso Fernández Pazos, director Médico de Innovamed, este tipo de sistemas no representan una hipótesis futura sino una certeza: “Estas cosas van a pasar. Son sistemas de prescripción automática, incluso sin humanos en el loop”, señaló. Si bien reconoce beneficios claros —como la reducción del trabajo administrativo y la mejora del acceso—, Fernández Pazos, advierte sobre los riesgos: “Bastardea el acto médico, lo reduce a un acto meramente prescriptivo; no permite la reflexión, la reevaluación ni el vínculo”. Y la pregunta central, según Pazos, sigue sin respuesta: “¿Quién es responsable? ¿El médico, el vendor, el paciente o el farmacéutico?”.
Acto médico. Las críticas no apuntan necesariamente a la tecnología, sino a su uso sin las salvaguardas adecuadas. Sergio Montenegro, CEO de Integrando Salud, elogia el enfoque de Utah por encararlo con evidencia y responsabilidad, pero subraya que el equilibrio es clave: “la automatización debe ser un apoyo, no un reemplazo del criterio médico”. “Ese principio —‘médico, no dispositivo’— debería ser también el eje de cualquier futura regulación en nuestra región”, afirmó.
“Está bien desburocratizar. Saquemos al médico del trabajo administrativo, no de la consulta”, destaca Fernández Pazos, citando advertencias del cardiólogo y divulgador Eric Topol sobre el riesgo de que la tecnología erosione el vínculo clínico y la responsabilidad profesional.
Desde una perspectiva local, el diagnóstico es claro: “No lo veo viable hoy en la Argentina”, sostiene Fernández Pazos. “La receta electrónica requiere firma de un profesional habilitado. Que la tecnología exista no significa que tengamos que usarla”.
Barreras. Iván Kuschevatzky, especialista en ciencias informáticas clínicas y cofundador de WHOA!, coincide en que la autorrenovación de recetas con IA resulta atractiva para prestadores, financiadores y pacientes, pero advierte que su implementación enfrenta múltiples barreras.
Entre ellas, la falta de estándares consolidados para identificar actos clínicos originados por IA: “Aún no existe un marco tecnológico estandarizado que permita identificar que un acto clínico fue originado por una IA. Recién con la llegada de FHIR R6 […] se comenzarán a contemplar formalmente estas situaciones”.
Montenegro refuerza esta idea, indicando que Argentina aún necesita consolidar capas básicas como la interoperabilidad real, las recetas digitales federales y la identidad digital validada. “Sin tener lo anterior, este tipo de proyectos puede generar más riesgos que beneficios”, advirtió.
Kuschevatzky también habló de la heterogeneidad de los datos clínicos, la complejidad de las reglas de renovación y la baja explicabilidad de los modelos de lenguaje (LLM), que funcionan como “cajas negras”. “Vale también aclarar que estos desafíos no se presentan de la misma manera en todos los países”, destacó. En Estados Unidos, la industria está más adelantada gracias a marcos regulatorios claros e iniciativas de Health IT.
Escenario. Frente a este panorama, ambos expertos coinciden en la necesidad de un enfoque cauteloso, priorizando la seguridad y la regulación antes de otorgar autonomía total a la IA.
Kuschevatzky sugiere IA asistida con validación humana, delimitación estricta de casos habilitados, pruebas en entornos controlados y un fuerte trabajo previo de normalización de datos.
Montenegro, de Integrando Salud, propone un camino progresivo:
A) primero, IA para automatizar procesos (turnos, facturación, reportes);
B) luego, IA como asistente clínico;
C) y recién después, evaluar modelos con mayor autonomía bajo esquemas de sandbox regulatorio.
Iván Kuschevatzky resume la realidad local: “En Argentina los tiempos de implementación suelen ser más lentos […] porque trabajamos con un ecosistema de datos mucho más heterogéneo”. “La salud avanza lento porque el daño potencial es muchas veces irreversible”, resume.
¿Es viable algo así en Argentina? “Sí, cuando el marco legal esté claramente definido. Pero no será rápido”, sostiene Kuschevatzky. Es indispensable garantizar la trazabilidad y la auditoría completa del acto de prescripción. Esto, al igual que plantea Fernández Pazos de Innovamed, abre interrogantes clave: ¿quién es responsable del acto clínico cuando interviene una IA?
Para Fernández Pazos, lo mejor hoy es utilizar esta noticia como una invitación a la reflexión: ¿Cuál sería la mejor forma de utilizar la tecnología disponible para mejorar el acceso de las personas a sus tratamientos de una forma ágil, rápida, pero segura y responsable?